Dù nhiều trung tâm đột quỵ tại Việt Nam đã đạt chuẩn quốc tế, các chuyên gia cảnh báo hai giai đoạn trước viện và sau viện vẫn là “điểm nghẽn” lớn cần khắc phục.

|
|
Số ca đột quỵ ở Việt Nam ngày càng tăng. Ảnh: Đinh Hà. |
Những tiến bộ trong điều trị giúp nhiều bệnh nhân đột quỵ ở Việt Nam thoát khỏi ranh giới sinh tử. Tuy nhiên, ở giai đoạn trước và sau điều trị, vẫn tồn tại những khoảng trống khiến không ít người bỏ lỡ ‘cơ hội vàng’ để được cứu sống.
Khoảng trống trước viện và sau viện
Bên lề Hội nghị đột quỵ TP.HCM 2025 ngày 9/8, PGS.TS Nguyễn Huy Thắng, Chủ tịch Hội đột quỵ TP.HCM, cho biết chuyên ngành đột quỵ được xem là một trong những lĩnh vực “hot” nhất hiện nay, bởi mỗi năm đều có những cập nhật, công bố mới làm thay đổi quan điểm điều trị. Các hướng dẫn điều trị thay đổi tích cực, giúp bác sĩ có thêm giải pháp và chứng cứ để mang lại kết quả tốt hơn cho bệnh nhân.
Hội nghị năm nay ngoài kỷ niệm 10 năm thành lập Hội Đột quỵ còn mời các chuyên gia hàng đầu thế giới từ Mỹ, Australia và đặc biệt là Trung Quốc, quốc gia có nhiều điểm tương đồng về thể chất và dịch tễ với Việt Nam.
So với năm 2017, thời gian mở “cửa sổ điều trị” đột quỵ, tỷ lệ điều trị thành công tăng 22%, số ca điều trị tăng thêm một triệu ca. Đến nay, cả nước có 130 trung tâm đột quỵ, gấp 7 lần so với 2017, tỷ lệ tái thông mạch máu đạt 12%, cao nhất châu Á, tỷ lệ lấy huyết khối cơ học đạt 8%.
 |
|
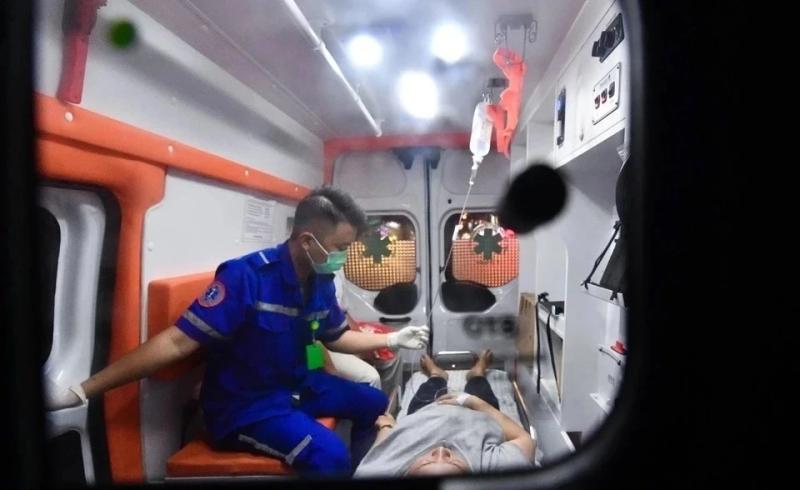
Để quy trình điều trị đột quỵ có hiệu quả cần nâng chất lượng cấp cứu ngoại viện. Ảnh: Duy Hiệu. |
Nghịch lý nằm ở chỗ Việt Nam đã có nhiều trung tâm đột quỵ đạt chuẩn quốc tế và khả năng điều trị trong viện được cải thiện rõ rệt, nhưng bệnh nhân vẫn đến viện quá muộn. Khoảng trống ở giai đoạn trước và sau viện khiến “cơ hội vàng” cứu sống nhiều người bị bỏ lỡ.
PGS Thắng nhìn nhận đó là thách thức lớn. Thời gian trung bình từ khi khởi phát triệu chứng đến nhập viện ở Việt Nam hiện là 16 giờ.
“Nếu rút xuống chỉ còn 1 giờ, hiệu quả cứu sống sẽ khác hẳn”, ông trăn trở.
Vấn đề là hệ thống cấp cứu tiền viện chưa phát triển. Việt Nam chưa có lực lượng paramedic (cấp cứu ngoại viện) đúng nghĩa. Xe cấp cứu chủ yếu chỉ chở bệnh nhân, ít xử trí ban đầu. Trong khi đó, Thái Lan đã triển khai “mobile stroke unit”, xe cấp cứu chuyên dụng, kết hợp telemedicine (y tế từ xa) để bác sĩ từ xa chẩn đoán, rút ngắn hàng chục giờ chờ đợi.
Chủ Hội Đột quỵ TP.HCM dẫn chứng một nữ sinh 14 tuổi bị liệt nửa người do đột quỵ, nhưng đã mất 12 giờ để chuyển viện qua nhiều cơ sở.
“Nếu bệnh nhân được đưa thẳng đến trung tâm đột quỵ, thời gian chỉ mất khoảng một tiếng, bệnh nhân sẽ có nhiều cơ hội được điều trị tối ưu “, bác sĩ Thắng nói.
 |
|
PGS Nguyễn Huy Thắng phát biểu tại hội nghị. Ảnh: Nguyễn Thuận. |
Hiện 80% bệnh nhân đột quỵ ở Việt Nam bị từ chối điều trị tối ưu vì đến viện quá muộn. Bác sĩ Thắng cho rằng cần nâng cao nhận thức cộng đồng, hướng dẫn bệnh nhân đến đúng cơ sở có khả năng xử trí ngay từ đầu.
“Khoảng trống trước và sau viện nếu không được lấp đầy sẽ tiếp tục là rào cản lớn trong điều trị đột quỵ. Phát triển hệ thống cấp cứu tiền viện, triển khai Mobile stroke unit (MSU) và giáo dục cộng đồng là những bước đi then chốt để cứu thêm nhiều mạng sống”, ông nhấn mạnh.
Thách thức phân bố trung tâm đột quỵ
Trong hội nghị, PGS.TS Mai Duy Tôn, Giám đốc Trung tâm Đột quỵ, Bệnh viện Bạch Mai, cho hay mỗi năm Việt Nam ghi nhận khoảng 222.000 ca đột quỵ, tỷ lệ mắc mới 222/100.000 dân, xu hướng tăng và trẻ hóa, đặc biệt ở nam giới.
Đột quỵ thiếu máu não chiếm khoảng 76%, trong đó 73% là do tắc mạch, tỷ lệ xuất huyết dưới nhện ở Việt Nam (23%) cao hơn thế giới (15%).
Dù số lượng trung tâm đột quỵ tăng nhanh, vẫn còn tỉnh như Cao Bằng, Lai Châu chưa có trung tâm. Miền Trung và Đồng bằng sông Cửu Long chủ yếu chỉ có đơn vị đột quỵ thuộc khoa thần kinh, chưa phát triển thành khoa hoặc trung tâm độc lập.
Nghiên cứu trên gần 126.000 bệnh nhân cho thấy chỉ 20% được đưa đến viện bằng cấp cứu 115, 76,5% đến muộn sau 4,5 giờ, mất cơ hội dùng thuốc tiêu sợi huyết. Dù đã có kỹ thuật lấy huyết khối cơ học trong cửa sổ 24 giờ, tỷ lệ áp dụng mới đạt 8%.
Bác sĩ Tôn đề xuất xây dựng chính sách hỗ trợ từ Bộ Y tế và Bộ Tài chính, đầu tư đồng bộ về hạ tầng, nhân lực, tài chính, nâng cao nhận thức cộng đồng và hợp tác quốc tế. Mục tiêu là mỗi tỉnh ít nhất có một trung tâm đột quỵ độc lập, kết nối với tuyến trên.
Năm 2024, Bộ Y tế ban hành hướng dẫn chẩn đoán, điều trị đột quỵ và bộ tiêu chí chất lượng chuyên ngành, giúp đánh giá đồng đều giữa bệnh viện công – tư. Hội Đột quỵ Hà Nội đã phối hợp một số tỉnh xây dựng mô hình đào tạo liên kết, dự kiến nhân rộng toàn quốc.
Về công nghệ, Việt Nam đang thử nghiệm phần mềm dự báo nguy cơ đột quỵ cho người dân, trợ lý ảo hỗ trợ bác sĩ và hệ thống cấp cứu thí điểm tại các thành phố lớn. Mục tiêu dài hạn là xây dựng Chương trình Quốc gia phòng chống đột quỵ giai đoạn 2026-2035, đảm bảo mọi bệnh nhân được tiếp cận dịch vụ chất lượng.
Mục Sức khỏe giới thiệu cuốn sách Tầng giếng sâu – cuốn sach mang tới cho người đọc một cái nhìn đầy đủ và sâu sắc hơn về những ảnh hưởng của “nghịch cảnh thời thơ ấu” (ACE) với sức khỏe tinh thần của con người.
📌 Bài viết này được đóng góp bởi người dùng và bản quyền thuộc về người dùng đã xây dựng bài viết. Bản quyền thuộc về tác giả gốc và chỉ dùng cho mục đích học tập và giao tiếp. Nếu có bất kỳ vi phạm nào, vui lòng liên hệ với chúng tôi để xóa nó.
